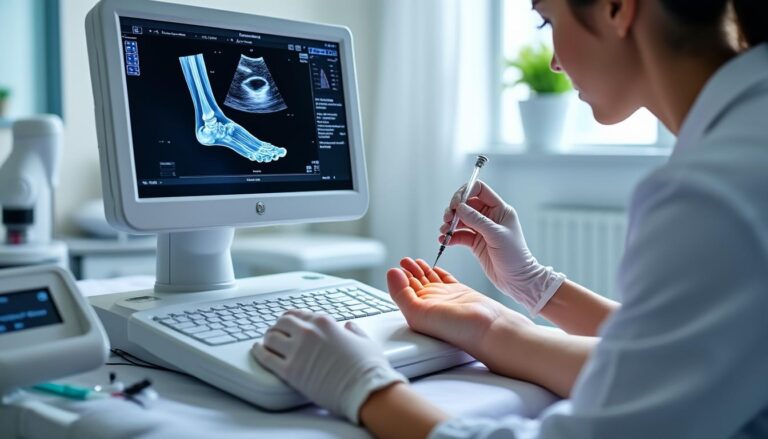
Quand une douleur du pied ou de la cheville s’invite dans l’entraînement, la priorité n’est pas d’en faire plus, mais d’agir mieux. L’injection échoguidée de cortisone s’inscrit précisément dans cette logique: cibler l’inflammation avec une précision millimétrique et une efficacité rapide, sans perturber tout l’organisme. Dans les cliniques Podimédic, le guidage par ultrasons permet d’amener l’anti-inflammatoire exactement là où il doit agir et d’obtenir une réduction de la douleur mesurable, utile pour reprendre un mouvement de qualité plutôt que de s’enfermer dans la compensation.
Sur le terrain, cette approche change la donne pour un coureur, une randonneuse ou toute personne active qui bute sur une bursite, une fasciite plantaire ou un névrome de Morton récalcitrant. On va faire simple, mais précis: l’imagerie en temps réel confirme la bonne position de l’aiguille, réduit la quantité injectée et diminue les risques d’erreur. Résultat, le traitement podiatrique gagne en cohérence: soulagement rapide, reprise progressive, et plan de soins qui traite la cause biomécanique en parallèle. Le plus important, c’est la régularité, pas l’héroïsme; l’infiltration est un levier, pas une fin.
Injection échoguidée de cortisone: définition, précision et bénéfices cliniques
L’injection échoguidée de corticoïde consiste à déposer un anti-inflammatoire au contact exact d’une structure irritée (articulation, bourse, gaine tendineuse, fascia), tout en visualisant l’aiguille et les tissus en direct grâce au guidage par ultrasons. L’ajout d’un anesthésique local apporte un premier apaisement immédiat, pendant que la cortisone agit en profondeur sur l’inflammation dans les jours qui suivent.
Parce que le produit est concentré sur la zone cible, l’effet reste surtout local et évite les désagréments digestifs des anti-inflammatoires oraux. En pratique, cette précision améliore l’efficacité globale: moins de volume injecté, meilleur placement, et un contrôle visuel qui sécurise la procédure. Objectif: progresser sans casser la machine.
Ce que voit le praticien à l’échographie et pourquoi cela compte
En temps réel, l’échographe montre les repères tendineux, fasciaux et nerveux, ainsi que l’aiguille qui s’approche de la cible. Cette visualisation réduit le risque d’injecter trop superficiellement (effet limité) ou trop profond (structure non souhaitée), deux situations fréquentes sans image.
Dans les cliniques Podimédic, cette maîtrise visuelle permet aussi d’adapter l’angle d’attaque, la profondeur et la diffusion du produit selon l’épaisseur tissulaire observée. Au final, la procédure devient reproductible et mesurable, ce qui aligne la technique médicale avec les exigences du sport: un geste juste, au bon endroit, au bon moment.
Indications podiatriques: des douleurs rebelles aux reprises sportives
Quand la douleur persiste malgré les premières mesures (glace, repos relatif, semelles, anti-inflammatoires oraux), l’injection échoguidée trouve sa place. Les tableaux classiques incluent la fasciite plantaire et son épine calcanéenne associée, les bursites et ténosynovites, le névrome de Morton, l’arthrose douloureuse des petites articulations du pied, ainsi que certaines arthrites inflammatoires (goutte, polyarthrite rhumatoïde, arthrite psoriasique) au stade de poussée locale.
En pratique du trail, je vois aussi des capsulites d’orteils réactives sur surcharge, des douleurs liées à un hallux valgus, des syndromes du sinus du tarse ou du tunnel tarsien qui résistent à la décharge mécanique. L’intérêt de l’échoguidage est de confirmer l’hypothèse clinique, d’ajuster le site exact d’injection et d’optimiser la suite: rééducation ciblée, chaussures adaptées, et plan de reprise.
| Paramètre clé | Infiltration « à l’aveugle » | Injection échoguidée |
|---|---|---|
| Précision de la cible | Dépend des repères anatomiques et de l’expérience | Visualisation directe de l’aiguille et des tissus en temps réel |
| Quantité de cortisone | Souvent plus élevée pour « couvrir » la zone | Adaptée à la cible, diffusion contrôlée |
| Confirmation du bon placement | Indirecte, basée sur la clinique | Preuve visuelle immédiate à l’échographie |
| Risque d’atteinte d’une structure voisine | Plus difficile à maîtriser | Réduit par la précision du repérage |
| Perception d’efficacité par le patient | Variable, retardée | Généralement plus rapide et prédictible |
| Indications préférentielles | Zones larges peu risquées | Zones complexes, proches de nerfs/gaine/bourse |
Déroulé d’une séance aux cliniques Podimédic
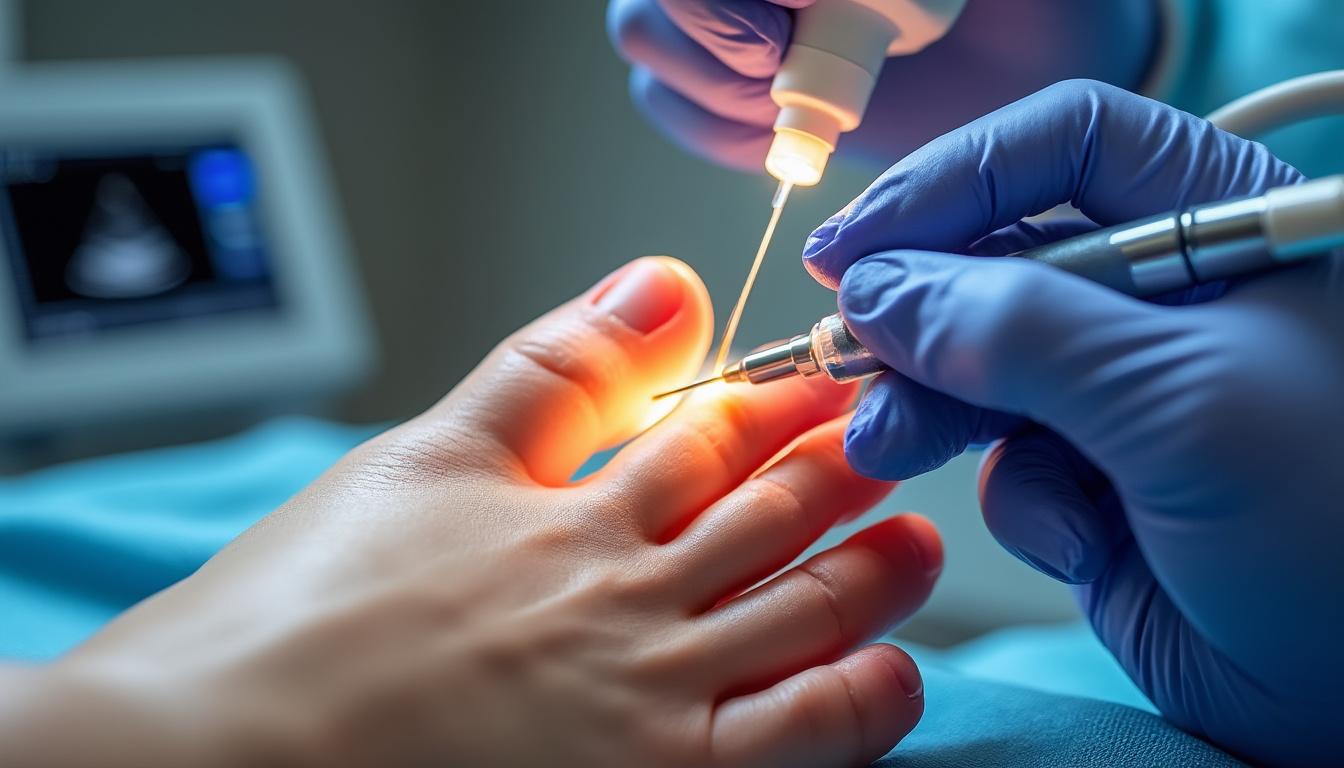
Avant toute infiltration, le podiatre réalise un bilan: antécédents, médicaments, facteurs de risque, analyse biomécanique et imagerie de base si besoin. Une échographie diagnostique identifie le foyer inflammatoire, évalue l’épaisseur des tissus et le degré d’atteinte pour orienter la stratégie.
Vient ensuite le geste: peau préparée, trajectoire définie, progression de l’aiguille sous contrôle visuel et injection du mélange corticoïde–anesthésique. Un pansement de soutien peut être posé, avec des consignes claires de reprise et, très souvent, des solutions complémentaires: renforcement ciblé, correction des appuis, voire viscosupplémentation pour l’arthrose selon le cas, comme détaillé ici: solutions innovantes pour l’arthrose proposées par Podimédic.
Cette intégration du geste dans un parcours de soins podologiques évite l’écueil du simple « pansement » et sécurise le retour progressif au mouvement de qualité.
Résultats attendus et retour au mouvement: ce que voient les sportifs
L’anesthésie locale apporte souvent un apaisement immédiat de quelques heures, avant une éventuelle fenêtre de rebond transitoire. L’effet anti-inflammatoire de la cortisone se met en place en 24–72 heures, avec un pic de bénéfice observé sur une à deux semaines et une durée d’action qui peut s’étendre sur plusieurs semaines selon la lésion et la charge appliquée.
Chez Claire, traileuse de 38 ans, une fasciite plantaire rebelle a cédé après une injection échoguidée, couplée à deux semaines de modification d’appuis et un plan de renforcement pied-mollet. À trois semaines, elle a repris le dénivelé en alternance, sans retour des symptômes. La trajectoire à retenir: soulager vite, corriger la cause, réhabituer les tissus.
Cortisone: mythes, sécurité et bonnes pratiques
Non, la cortisone ne « masque » pas seulement: elle réduit l’inflammation d’un tissu en crise. Le corps produit d’ailleurs naturellement du cortisol; l’enjeu, en thérapeutique locale, est le bon dosage, au bon site, à la bonne fréquence. Quand l’indication est posée et le geste guidé par l’échographie, les bénéfices surpassent clairement les risques.
La vigilance porte surtout sur la répétition au même site, qui peut favoriser des effets locaux (amincissement cutané, irritation tendineuse). C’est pourquoi on limite le nombre d’injections par zone et on associe systématiquement un plan de correction mécanique. Pour approfondir l’arsenal disponible en cas d’arthrose, y compris la viscosupplémentation, voyez l’approche Podimédic face aux douleurs articulaires. Le message clé reste simple: si tu ne récupères pas, tu ne t’entraînes pas; tu t’abîmes.
Plan d’action: intégrer l’infiltration dans un parcours de soins podologiques durable
Avant le geste, on clarifie l’objectif fonctionnel et on ajuste la charge: baisse temporaire de l’impact, chaussures stables, travail de mobilité sans irriter la zone. Après l’injection, 24–48 heures de charge maîtrisée, glace locale si besoin, et reprise par paliers avec feedback sur la douleur à l’effort.
La semaine suivante, on réintroduit le renforcement du pied et du mollet, les exercices d’alignement et une montée contrôlée du volume de marche/course. En parallèle, on traite la cause: appuis corrigés, technique peaufinée, et habitude de récupération renforcée. Le fil conducteur est clair: une injection échoguidée bien posée, ancrée dans un traitement podiatrique cohérent, crée les conditions pour une réduction de la douleur durable et une reprise fiable. Le plus important, c’est la régularité, pas l’héroïsme.
Vérifiez votre compréhension
5 questions pour tester vos connaissances sur l’injection échoguidée de cortisone.