Arthrose du pied ou de la cheville, douleurs qui s’invitent au lever, raideurs après une sortie ou une journée debout… Derrière ces signes familiers se cache souvent un problème de mécanique et de lubrification articulaire. En 2026, la médecine spécialisée avance vite, mais ce qui change le quotidien, c’est la précision du diagnostic, la personnalisation des soins podiatriques et la régularité de la rééducation articulaire. Aux côtés d’un podiatre, on peut passer d’un cercle vicieux (moins ça bouge, plus ça frotte) à un cercle vertueux (mieux ça se place, mieux ça glisse). L’objectif n’est pas l’héroïsme, mais la qualité de vie retrouvée, pas à pas.
Dans les cliniques Podimédic, la prise en charge arthrose s’appuie sur des outils concrets : analyse de la marche par capteurs, orthèses sur mesure, injections échoguidées et protocoles de rééducation testés sur le terrain. Marie, 48 ans, monitrice de rando, y est arrivée avec une douleur articulaire lancinante au gros orteil. Quatre semaines après l’ajustement de sa charge d’entraînement, des orthèses adaptées et une viscosupplémentation ciblée, elle a repris ses sorties en montagne sans grimacer sur chaque pas. Pourquoi ça marche ? Parce qu’on ne traite pas « une radio », on traite une articulation dans sa fonction réelle : marcher, pousser, amortir, propulser. Le chemin est clair : comprendre, corriger, renforcer, puis entretenir.
Arthrose du pied : comprendre la mécanique pour mieux traiter
Une articulation fluide repose sur deux surfaces cartilagineuses qui glissent grâce au liquide synovial. Quand le cartilage s’amincit et que la lubrification diminue, les micro-chocs se transmettent à l’os sous-jacent : la douleur articulaire apparaît, souvent après un temps de repos, avec une raideur qui cède aux premiers pas. Au pied, le gros orteil, le médio-tarse et la cheville sont les plus exposés, notamment en cas de pieds plats, pieds creux, oignon, différence de longueur des membres ou mollets trop raides (équin). Des chaussures inadaptées, des charges répétées et un surpoids accélèrent l’usure.
Quiz rapide : arthrose du pied
Testez votre compréhension en une minute avant de plonger dans l’article.
Douleur localisée, raideur matinale, craquements : les signes qui comptent
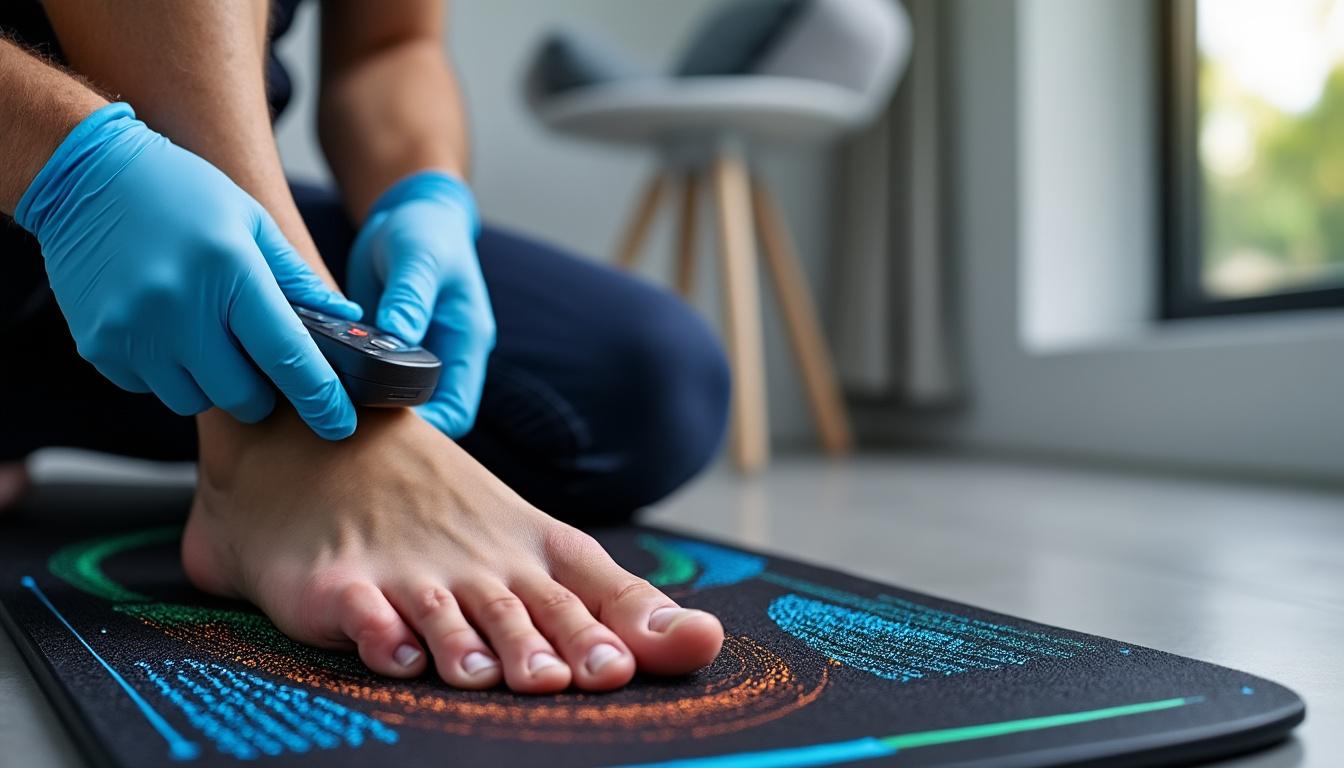
Les premiers symptômes se faufilent : gêne au démarrage, craquements ou grincements, bosse qui s’installe en bord d’articulation, gonflement après l’activité et perte progressive d’amplitude. À ne pas négliger, car la démarche se modifie en compensation et des douleurs au genou ou au dos peuvent suivre. Un bilan simple associe radiographies pour juger l’espace articulaire et analyse de marche instrumentée pour repérer les zones de surcharge. Si votre traitement arthrose cible la cause mécanique, le quotidien change rapidement. Et quand la gêne se concentre sur l’articulation du gros orteil, explorez ce focus dédié à la douleur au gros orteil (hallux rigidus) afin d’orienter les bons choix.
Identifier tôt les signaux faibles, c’est s’offrir des marges de manœuvre plus larges : moins d’inflammation, une rééducation articulaire plus fluide et des ajustements de technique de marche qui payent sur la distance.
Arthrose : découvrez les solutions innovantes des cliniques Podimédic
Le socle, ce sont des soins podiatriques précis. Des orthèses plantaires sur mesure redistribuent les pressions et recentrent l’axe pour « décharger » l’articulation irritée : on corrige le geste avant d’augmenter l’effort. Quand l’inflammation freine tout, les injections de cortisone échoguidées apportent un répit ciblé. Pour restaurer le « glissement », la viscosupplémentation agit comme un lubrifiant intra-articulaire, particulièrement utile sur des atteintes légères à modérées. La thérapie manuelle, associée à des modalités physiques (cryo, ultrasons, taping) complète le tableau. Le tout s’articule avec une rééducation articulaire active : mobilités dosées, renforcement des muscles intrinsèques du pied et souplesse des chaînes postérieures.
Quand un oignon entretient le conflit mécanique, une nouvelle approche mini-invasive pour corriger un hallux valgus peut stabiliser les résultats. Dans certains cas de douleurs périarticulaires rebelles chez le sportif, la mésothérapie s’intègre à l’arsenal pour calmer le terrain et permettre de réentraîner la fonction. C’est l’orchestration cohérente de ces solutions innovantes qui fait la différence sur la qualité de vie.
Du diagnostic de précision au plan d’action personnalisé
Le podiatre confirme le diagnostic par imagerie, élimine les pistes voisines (arthrites inflammatoires, kyste, bursite, fracture de stress, sésamoïdite, algodystrophie, tunnel tarsien ou irritation nerveuse d’origine lombaire), puis mesure les appuis à la marche. Ce détour par la mécanique n’est pas un luxe : c’est le levier qui évite de « courir après la douleur ». Si la dégénérescence est trop avancée, une orientation chirurgicale peut s’imposer ; vous pouvez anticiper sereinement avec ce guide sur la gestion de la douleur après une arthrodèse. Les progrès touchent aussi d’autres articulations : la prothèse d’épaule illustre la vitesse à laquelle la médecine spécialisée fait évoluer le traitement arthrose, et cet élan bénéficie aux prises en charge du pied.
Rééducation articulaire et reprise d’activité : méthode simple, mais précise
Pourquoi bouger alors que ça fait mal ? Parce que le mouvement bien dosé nourrit le cartilage restant, réactive la production de synovie et réorganise les contraintes. Comment ? Par étapes courtes, régulières, indiscutables. Commencez par restaurer l’amplitude sans douleur, puis ancrez des appuis stables : orteils qui s’écartent, voûte qui se tonifie, mollets qui retrouvent leur élasticité. Introduisez un chaussage « berceau » lorsque la propulsion réveille la lésion, puis allégez les charges répétitives et fractionnez vos pas actifs dans la journée. La clé n’est pas d’en faire plus, mais d’en faire mieux, souvent, sans agresser l’articulation.
Chez les plus jeunes, dépister tôt une démarche qui s’écarte de la norme protège l’avenir articulaire ; ce guide sur les démarches anormales chez l’enfant montre comment l’évaluation podiatrique structure une prévention efficace. Au fil des semaines, on voit se dessiner une foulée plus économique, une poussée de l’hallux moins douloureuse et une endurance fonctionnelle qui revient. Finalement, si vous ne récupérez pas, vous ne vous entraînez pas : vous vous abîmez — d’où l’intérêt d’un plan qui marie correction mécanique et progression juste.
| Option de traitement | Objectif (pourquoi) | Déroulé (comment) | Délai d’effet | Idéal pour | Limites / remarques |
|---|---|---|---|---|---|
| Orthèses plantaires sur mesure | Redistribuer les pressions et recentrer l’axe pour protéger l’articulation | Analyse de marche instrumentée, moulage, ajustements progressifs | 1 à 3 semaines | Pied plat/creux, hallux limité, médio-tarse sensible | Nécessite un suivi et l’adaptation des chaussures |
| Injections de cortisone échoguidées | Éteindre un foyer inflammatoire qui bloque la progression | Aiguille guidée en temps réel sous échographie | 48 à 72 heures | Push douloureux, synovite associée | Nombre limité par an, effet transitoire |
| Viscosupplémentation | Améliorer la lubrification et le « glissement » intra-articulaire | Injection d’acide hyaluronique selon protocole | 2 à 6 semaines | Atteinte légère à modérée | Efficacité liée à la précision du geste et au profil du patient |
| Thérapie manuelle | Gagner de l’amplitude, détendre les structures protectrices | Mobilisations douces, techniques tissulaires | Immédiat à court terme | Raideurs post-repos | Doit être couplée à des exercices actifs |
| Cryo / ultrasons / taping | Moduler la douleur et guider l’appui | Séances ciblées en cabinet et à domicile | Immédiat à 1 semaine | Phases douloureuses | Outils d’appoint, ne remplacent pas la correction mécanique |
| Chaussure berceau / attelles | Diminuer le levier douloureux en propulsion | Choix et réglage personnalisés | Immédiat | Hallux rigidus, médio-pied | Transition planifiée pour éviter les compensations |
| Médication | Contrôler douleur et spasmes | Prescription raisonnée | Heures à jours | Crises inflammatoires | À intégrer dans une stratégie globale |
| Rééducation articulaire active | Restaurer la fonction et la tolérance à la charge | Mobilités, renforcement intrinsèque, progressions de charge | 2 à 8 semaines | Tous profils motivés | Régularité indispensable pour des gains durables |
| Orientation chirurgicale | Stabiliser ou corriger quand la dégénérescence est avancée | Arthrodèse, gestes correcteurs de l’axe | Selon protocole | Douleurs réfractaires | Réhabilitation planifiée, bénéfice mécanique ciblé |
Testez vos connaissances sur l’arthrose du pied
5 questions pour vérifier votre compréhension