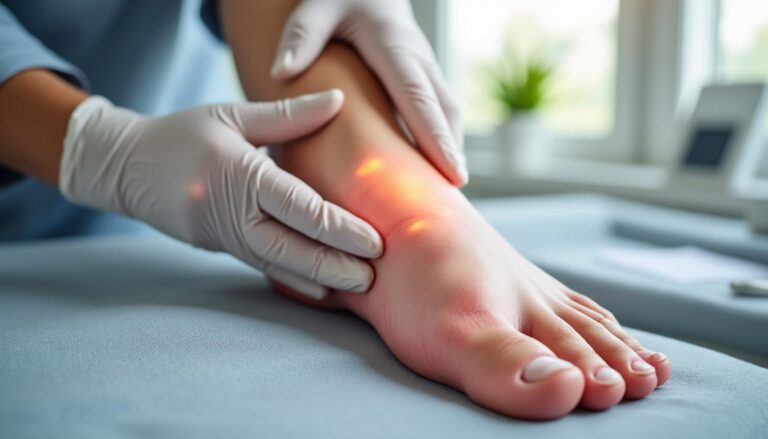
Métatarsalgie rime souvent avec frustration : une douleur du pied qui gâche la marche, coupe l’envie d’entraîner et met en péril les objectifs de course. Pourtant, quand on comprend ce qui se passe sous l’avant-pied, on peut agir vite et bien. Entre surcharge mécanique des zones métatarsiennes, irritation de la plaque plantaire et petite inflammation des tissus de soutien, le tableau est clair : on réclame du traitement précis, de la rééducation progressive et des choix de chaussures intelligents. Aux cliniques podimédic comme en cabinet de sport, l’objectif est le même : rendre l’appui indolore et redonner de la confiance à chaque pas.
Dans les chaussures de Léna, 39 ans, cadre dynamique et amatrice de trail court, la gêne a commencé par une sensation de “chaussette plissée” sous le 2e orteil. Puis des brûlures à la marche, des élancements à l’arrêt, et l’impression de poser le pied sur une petite bosse. Classique : la charge répétée, un 2e métatarse un peu long, des semelles trop fines, et la mécanique s’enraye. La bonne nouvelle ? Avec une évaluation biomécanique rigoureuse, des orthèses plantaires adaptées, quelques gestes de podologie de terrain et une planification d’entraînement maîtrisée, on revient vite à une foulée fluide. Tu vas découvrir comment reconnaître cette douleur, l’expliquer simplement et mettre en place des actions concrètes dès demain pour apaiser, renforcer et prévenir la récidive. Le plus important, c’est la régularité, pas l’héroïsme.
Métatarsalgie : symptômes typiques et signaux qui ne trompent pas
La métatarsalgie se manifeste par une douleur précise sous l’avant-pied, souvent à la base du 2e orteil, avec parfois des picotements, une sensation de brûlure ou d’inflammation sourde. Beaucoup décrivent “une bosse” sous le pied alors que rien n’est visible : l’œdème comprimé à l’appui trompe le ressenti. Des chaussures à talons ou à semelles trop minces accentuent le problème, tout comme les séances à impacts répétés. Quand la charge persiste, l’orteil peut se raidir, voire se recroqueviller, signe que la plaque plantaire et la capsule demandent du répit.
Avant de lire : testez votre connaissance
Chez le coureur, la douleur se réveille lors de la propulsion, quand le pied s’allège puis pousse fort. Une foulée trop “sur l’avant” ou une cadence basse amplifient ces contraintes. Si la gêne s’étend à plusieurs têtes métatarsiennes, c’est souvent la preuve d’une répartition de pression défavorable. Retiens ceci : une douleur vive à la base des orteils, aggravée par l’appui et soulagée au repos, oriente fortement vers une Métatarsalgie.
Cas réel de terrain : du premier signal au premier soulagement
Avec Léna, nous avons noté une douleur à la palpation de la 2e tête métatarsienne, majorée en pas sur pointe. À chaud, elle “passait”, à froid elle pulsait. Premier levier gagnant : réduire les sprints en côte et remplacer deux footings par du vélo. Deuxième levier : un insert de décharge provisoire pour déplacer l’appui. En une semaine, la douleur a reculé d’un cran, preuve qu’une adaptation de charge raisonnée est déjà un traitement.
Pourquoi ça fait mal : biomécanique des zones métatarsiennes et erreurs d’entraînement
Les métatarses sont de petits leviers puissants qui encaissent la phase de poussée. Quand un 2e métatarse est un peu plus long, quand le gros orteil perd de la mobilité (hallux limitus) ou quand un hallux valgus détourne l’axe d’appui, la pression se concentre où il ne faut pas. Ajoute une cheville raide, des mollets trop tendus, ou un pied qui s’affaisse en hyperpronation, et la plaque plantaire se retrouve cisaillée. À l’inverse, un pied creux rigidifie l’appui et décuple les pics de charge. Résultat : micro-irritations, inflammation locale, douleur à la marche puis à la course.
Le matériel compte autant que la mécanique. Semelles fines, drop trop bas au mauvais moment, pointes étroites, surfaces dures, et la douleur flambe. Côté entraînement, l’empilage de séances intenses, les sauts répétés ou une technique très “avant-pied” sans adaptation progressive entretiennent le feu. Pour creuser ces causes et solutions globales, ce guide pratique sur la douleur du pied et ses solutions efficaces résume bien les enchaînements classiques et les parades terrain.
Réglages fins côté chaussage et oignon du pied
Quand un oignon perturbe l’axe propulsif, un recentrage de l’appui via semelle adaptée et choix de toe box plus large apaise souvent la zone en quelques jours. Si la déformation est marquée et résistante, certaines équipes recourent désormais à une nouvelle approche mini-invasive pour corriger l’oignon du pied. Ce n’est ni systématique, ni immédiat pour le coureur, mais intégré dans une stratégie globale, cela restaure un axe d’appui fiable et protège les zones métatarsiennes.
Diagnostic précis en podologie du sport : du capteur de pression à l’échographie
Face à une Métatarsalgie tenace, on démarre par un examen biomécanique complet : observation statique et dynamique, test de mobilité de cheville et gros orteil, puis analyse de la marche/course avec capteurs de pression. Cette cartographie objective où la pression s’empile et comment la déplacer. Les radiographies vérifient l’alignement osseux, les longueurs relatives et recherchent arthrose ou excroissances gênantes. L’échographie, elle, visualise tendons, capsule et plaque plantaire pour dépister une déchirure partielle et juger de la sévérité.
Aux cliniques podimédic, cette triade évaluation–imagerie–plan d’action évite l’errance. On distingue ainsi une vraie métatarsalgie d’un névrome naissant, d’une bursite isolée ou d’une fracture de stress précoce. Plus le diagnostic est clair, plus la stratégie devient simple. On va faire simple, mais précis.
Traitements efficaces et durables : orthèses plantaires, rééducation et retour à la course
Le cœur du traitement vise deux cibles : calmer l’inflammation et redistribuer la charge. À court terme, on soulage l’appui par une décharge métatarsienne provisoire, un choix de chaussant plus protecteur et une baisse mesurée des impacts. En parallèle, des orthèses plantaires sur mesure recentrent la pression et protègent la zone irritée ; c’est souvent le déclic qui permet de relancer la marche longue sans douleur. Côté thérapies, la mobilisation articulaire, un taping bien posé, ou des ondes de choc pour les cas chroniques réamorceraient le cycle de guérison. Les anti-douleurs ou anti-inflammatoires peuvent aider ponctuellement, et une infiltration de corticoïdes guidée à l’écho reste une option ciblée dans les formes inflammatoires rebelles.
La rééducation construit le socle : renforcement des fléchisseurs des orteils, stabilité de cheville, souplesse des mollets, cadence de course ajustée. Je demande souvent un retour progressif en fractionnant le temps d’appui douloureux : d’abord marche en pente douce, puis footing avec alternance course/marche, avant d’allonger les sections. Si tu ne récupères pas, tu ne t’entraînes pas : tu t’abîmes.
Plan d’action sur 4 semaines : apaiser, renforcer, réhabituer
Semaines 1 à 2 : protéger la zone et apaiser. On remplace une sortie sur deux par du vélo ou de l’elliptique, on privilégie un drop modéré et une semelle amortissante, et on applique du froid bref après l’effort. Objectif : faire baisser la douleur de 30 à 50 % sans couper toute activité. Semaines 3 à 4 : reconstruire le ressort. Travail des orteils en prise serviette, montées sur demi-pointes contrôlées, exercices de stabilité en appui unipodal. On réintroduit la course par blocs courts et cadencés, en évitant les sprints et les descentes agressives. Quand la marche rapide est indolore et que les sauts sur place ne réveillent pas la douleur le lendemain, on peut allonger.
| Intervention clé | Bénéfices attendus | Indiquée quand | Délai moyen de ressenti |
|---|---|---|---|
| Orthèses plantaires sur mesure | Redistribution de charge, protection de la plaque plantaire | Pressions concentrées sous 2e-3e métatarses, récidives | 1 à 3 semaines |
| Chaussures à semelle plus épaisse et toe box ample | Moins de pics de pression, confort immédiat | Douleur à l’appui, semelles trop fines | Immédiat à 7 jours |
| Mobilisations + taping ciblé | Apaisement, guidage de l’appui | Irritation aiguë ou subaiguë | 48 à 72 heures |
| Ondes de choc radiales | Relance des tissus chroniques | Douleur persistante > 8-12 semaines | 2 à 5 séances |
| Médication / infiltration écho-guidée | Contrôle de l’inflammation récalcitrante | Échec des mesures mécaniques | Jours à 2 semaines |
| Rééducation (renfo orteils, cheville, cadence) | Résilience à long terme, prévention des récidives | Dès que la douleur décroît | 4 à 8 semaines |
Astuce de terrain : filme 10 secondes de ta foulée sur tapis. Si le talon ne “prend” jamais le sol et que l’avant-pied encaisse tout, remonte légèrement la cadence et allège la poussée. Objectif : progresser sans casser la machine.
Prévenir les complications et les récidives : refaire une santé à l’appui
Une Métatarsalgie négligée peut abîmer la plaque plantaire et conduire à un orteil qui se dérobe, voire à un syndrome de pré-dislocation. On voit aussi un effet domino : pour éviter la douleur, la foulée se tord et d’autres douleurs apparaissent à la cheville, au genou, voire au dos. Prévenir, c’est pérenniser un bon alignement, garder une mobilité suffisante du gros orteil, entretenir la force des fléchisseurs et faire tourner ses paires de chaussures pour varier les contraintes. Un suivi régulier en podologie et une planification d’entraînement qui respecte les paliers de charge scellent le résultat.
Si un doute persiste (gonflement franc, douleur nocturne, choc électrique dans les orteils), on vérifie qu’il ne s’agit pas d’un névrome de Morton, d’une bursite, d’une sésamoïdite ou d’une fracture de fatigue. Là encore, l’imagerie et l’œil croisé du praticien font gagner du temps. Tu lis, tu sais quoi faire demain : alléger, protéger, renforcer… puis reprendre confiance pas après pas.
Testez vos connaissances sur la métatarsalgie