En trail comme à la maison, nos pieds vivent dans un milieu souvent chaud, sombre et humide. C’est exactement ce que recherchent les champignons responsables du pied d’athlète. Résultat : une infection fongique qui démarre discrètement entre les orteils, s’installe sous la voûte plantaire, puis perturbe l’entraînement avec des démangeaisons, une peau sèche qui pèle et parfois une odeur tenace. La bonne nouvelle, c’est qu’on peut s’en sortir avec une méthode claire : comprendre les causes, repérer tôt les symptômes, mettre en place un traitement simple, et surtout verrouiller la prévention. On va faire simple, mais précis.
Sur un stage pluvieux, Thomas enchaîne trois sorties, puis un long retour en voiture avec ses chaussettes encore humides. Deux jours plus tard, l’espace entre le 4e et le 5e orteil gratte, la peau blanchit et s’effrite. Classique. Ce scénario touche autant la débutante du mercredi soir que l’ultra-runner. Le plus important, c’est la régularité, pas l’héroïsme : avec des antifongiques adaptés, quelques habitudes quotidiennes et un suivi cohérent, on règle le problème sans casser la machine. Voici comment.
Tout comprendre sur le pied d’athlète : causes, modes de contamination et facteurs de risque
Le pied d’athlète est une mycose cutanée due à des dermatophytes qui colonisent la couche cornée et parfois l’ongle. Le contact se fait sur des surfaces contaminées (douches, vestiaires, bords de piscine, tatamis, cabines d’essayage, planchers d’hôtel, chaussures essayées pieds nus) ou directement peau à peau. Les milieux humides et tièdes dans la chaussure créent l’effet serre parfait pour cette infection fongique.
AVANT DE LIRE
Testez vos connaissances : repérez les vrais symptômes du pied d’athlète
Lequel de ces signes n’est PAS typique du pied d’athlète ?
Certains profils sont plus exposés : transpiration abondante, ongles déjà infectés, chaussures qui restent humides (bottes de travail, running sous la pluie), enfance et adolescence, défenses immunitaires diminuées. Le mythe selon lequel “cela ne touche que les sportifs” persiste, mais il est faux : n’importe qui peut l’attraper si les conditions s’y prêtent.
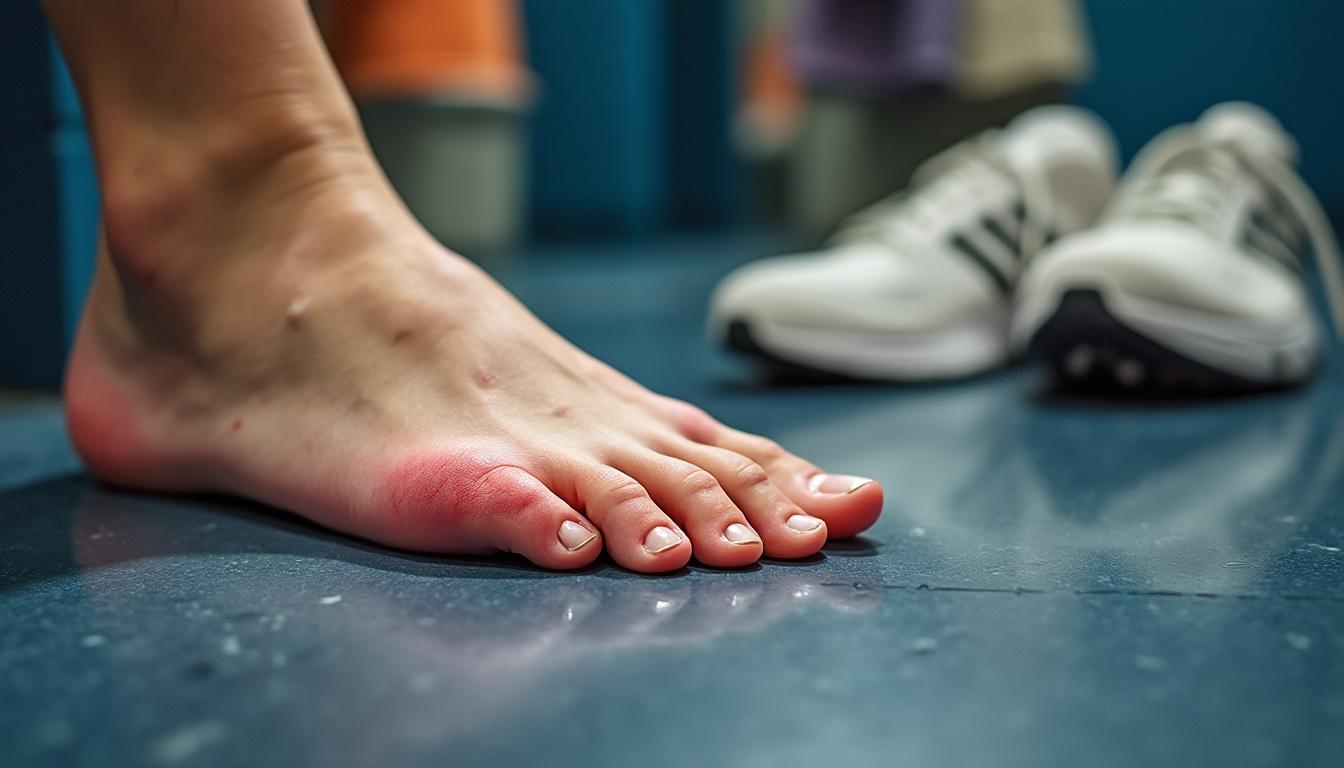
Pourquoi cela survient après un entraînement ou un voyage ?
Après une sortie, la chaleur, l’humidité et la macération prolongée dans la chaussure diminuent les défenses locales de la peau. En voyage, on marche pieds nus sur des sols partagés, on enfile des chaussures d’hôtel ou on teste des modèles en magasin : autant d’occasions de contact. Le couple “peau fragilisée + micro-organismes présents” suffit pour lancer l’infection. L’idée directrice : réduire l’exposition et limiter la macération.
Symptômes du pied d’athlète : reconnaître vite pour agir tôt
Les premiers symptômes se concentrent souvent entre le 3e, 4e et 5e orteil : démangeaisons, sensation de moiteur et peau qui blanchit puis s’effrite. Sous la plante, on observe une peau sèche, qui pèle en fines plaques, parfois avec des rougeurs ou de petites vésicules. Une odeur inhabituelle peut apparaître. Dans les cas sévères, des cloques, des fissures ou de petites ulcérations compliquent la marche et s’infectent.
Un signe d’alerte fréquent chez les coureurs : l’ongle change de couleur, s’épaissit et devient friable. Cela traduit souvent une extension à l’ongle, plus longue à traiter. Se gratter puis toucher une autre zone peut disséminer l’infection vers les mains ou les plis de l’aine. Voir tôt, agir tôt : c’est ce qui évite les récidives.
Traitement du pied d’athlète : protocole simple, précis et durable
Premier levier : l’hygiène fonctionnelle. Lave les pieds, sèche méticuleusement entre les orteils (papier absorbant dédié), puis applique un antifongique local 1 à 2 fois par jour sur les zones visibles et 1 à 2 cm autour. Les molécules usuelles (par exemple terbinafine, clotrimazole, éconazole) sont efficaces si la régularité est au rendez-vous. Poursuis 7 jours après disparition des lésions pour sécuriser la guérison.
Deuxième levier : l’environnement. Alterne les paires de chaussures, fais sécher semelles et tiges, utilise une poudre asséchante si besoin, change de chaussettes quand elles sont humides. Si l’ongle est atteint, un avis médical s’impose pour définir la meilleure stratégie (la plaque unguéale protège le champignon et rallonge les délais). Si tu es diabétique ou si la peau est fissurée avec douleur/rougeur étendue, consulte sans tarder.
Plan d’action sur 14 jours pour un coureur actif
Pour t’aider à suivre le protocole, un rappel quotidien via des outils simples fait une vraie différence. Jette un œil à ces idées d’applications pour suivre et optimiser tes habitudes : notifications pour sécher les espaces interdigitaux, appliquer l’onguent, ou alterner les paires de chaussures.
| Phase | Matin | Soir | Objectif |
|---|---|---|---|
| J1–J3 (attaque) | Nettoyage doux, séchage minutieux, application antifongiques sur lésions + marge | Idem + aération des chaussures, chaussettes sèches | Stopper la prolifération et réduire les démangeaisons |
| J4–J7 (contrôle) | Application continue, talc/poudre si transpiration | Séchage entre orteils avec papier, traitement régulier | Assécher le milieu, consolider la régression |
| J8–J14 (consolidation) | Poursuite antifongiques même si la peau semble normale | Rotation des chaussures, nettoyage semelles | Éviter la rechute post-symptômes |
| Au-delà si ongle atteint | Suivi médical dédié | Protocole prolongé ciblant l’ongle | Traiter le réservoir unguéal |
Le plus important, c’est la régularité, pas l’héroïsme : une dose oubliée ou un séchage bâclé, et la mycose repart à l’assaut.
Prévention du pied d’athlète : habitudes gagnantes pour 2026
La prévention est ton meilleur “entraînement invisible”. Porte des claquettes dans les douches partagées, évite d’essayer des chaussures pieds nus, lave et sèche les pieds après les sorties humides, privilégie des chaussettes techniques qui évacuent la transpiration et, quand c’est possible, lave-les à haute température. Alterne tes paires pour laisser évaporer l’humidité et, en cas d’hypersudation, pense à des solutions asséchantes ciblées.
Règle générale utile : tout ce qui réduit la macération diminue le risque. Si un problème perdure, applique une stratégie méthodique, comme tu le ferais pour des douleurs persistantes au TFL : étapes claires, suivi régulier, ajustements. Pour enrichir tes routines d’auto-soin, explore aussi des techniques et conseils essentiels centrés sur la santé durable du sportif. L’objectif : progresser sans casser la machine.
Diagnostic et pièges : quand ce n’est pas une mycose
Tout ce qui pèle n’est pas fongique. Un eczéma de contact, un psoriasis plantaire, une xérose marquée, un érythrasma d’origine bactérienne, ou même un cor mou entre 4e et 5e orteil peuvent mimer un pied d’athlète. Plus rare mais sérieux, un mélanome amélanotique peut dérouter. En cas de doute, un professionnel observe, gratte légèrement une écaille pour analyse, et confirme avant de traiter.
Deux signaux qui doivent faire consulter rapidement : douleur vive avec rougeur qui s’étend (risque de surinfection) et toute lésion chez une personne diabétique ou immunodéprimée. Mieux vaut un diagnostic sûr qu’un mois perdu sur un mauvais produit. Si tu ne récupères pas, tu ne t’entraînes pas : tu t’abîmes.
Progression et conséquences si l’on tarde à traiter
Non traitée, la mycose s’étend : fissures douloureuses sous la plante, cloques, atteinte de l’ongle, puis diffusion aux mains (en se grattant) ou aux plis de l’aine. Les lésions ouvertes deviennent une porte d’entrée pour des bactéries, avec parfois une cellulite qui impose un traitement médical rapide. Chez certaines personnes, le risque de complications est plus élevé et justifie de ne pas temporiser.
Tu restes contagieux tant que la peau est atteinte. Protéger tes proches, c’est aussi protéger ton entraînement futur : serviette dédiée, claquettes dans les lieux humides, et traitement jusqu’au bout. Ferme la porte à l’infection fongique aujourd’hui, et tu éviteras de la rouvrir demain.
Vérifiez votre compréhension du contenu


![découvrez le programme d'entraînement personnalisé et le régime alimentaire équilibré de [nom] sur emo-international.fr, pour atteindre vos objectifs santé et forme.](https://www.vailhautrail.fr/wp-content/uploads/2026/05/Decouvrez-le-programme-dentrainement-et-le-regime-alimentaire-de-nom-–-emo-international.fr_-768x439.jpg)