Douleur qui serre l’arrière du talon au lever, raideur qui s’installe après les sorties vallonnées, gêne qui réapparaît dès que la charge grimpe : la tendinite d’achille est un classique chez les coureurs et les amateurs de trail. La bonne nouvelle, c’est qu’elle se soigne dans l’immense majorité des cas avec une stratégie claire mêlant repos relatif, progression de charge, physiothérapie et renforcement spécifique. L’enjeu n’est pas de tout arrêter, mais d’ajuster finement pour éteindre l’inflammation tendon sans perdre le fil de l’entraînement. Ici, on fait simple, mais précis : comprendre ce qui déclenche la douleur au talon, savoir quoi corriger, et bâtir une rééducation solide qui vous ramène sur les sentiers sans rechute.
Sur le terrain, j’observe toujours le même scénario. Maxime, coureur route passé au trail, augmente le dénivelé et les fractionnés en côte la même semaine, en changeant de chaussures pour un modèle plus minimaliste. Trois semaines plus tard, brûlure sous l’insertion, « bosse » sur le tendon, et crispation au premier pas du matin. Rien d’exceptionnel : la cause tendinite est multifactorielle — charge trop rapide, mécanique du pied à surveiller, mollets sous-dimensionnés. Le plan qui marche tient sur trois piliers : réduire la douleur sans déconditionner, recharger le tendon par étapes, et sécuriser la reprise. Objectif final : prévention blessure et retour durable à la performance.
Tendinite du tendon d’Achille : comprendre la douleur au talon et l’inflammation du tendon
Le tendon d’Achille relie les gastrocnémiens et le soléaire au calcanéum. Il fonctionne comme un ressort : il stocke l’énergie à l’impact et la restitue en propulsion. Cette merveille mécanique souffre toutefois d’une vascularisation modeste, ce qui le rend plus lent à cicatriser. Quand la charge augmente trop vite — pentes raides, surfaces irrégulières, sprints, chaussures inadaptées — des micro-lésions s’accumulent et déclenchent une réaction locale. Dans les premières semaines, la douleur postérieure s’installe surtout après les efforts et au réveil; la raideur matinale est un marqueur typique, tout comme la sensibilité à la palpation.
Testez votre connaissance du tendon d’Achille
Deux tableaux dominent et orientent la prise en charge. La forme « milieu du corps » provoque une douleur au tiers moyen du tendon, souvent épaissi. La forme « insertionnelle » siège à l’attache sur l’os du talon, parfois associée à une exostose (Haglund) et supporte mal les étirements en flexion dorsale maximale. L’histoire d’entraînement, le terrain et la biomécanique du pied pèsent lourd. Un déséquilibre comme une inégalité de longueur des membres peut majorer la contrainte unilatérale; si vous vous reconnaissez, explorez les options proposées ici pour mieux comprendre et traiter le sujet des inégalités de longueur des jambes. Dernier point clé : plus on corrige tôt, plus on évite la chronicisation.
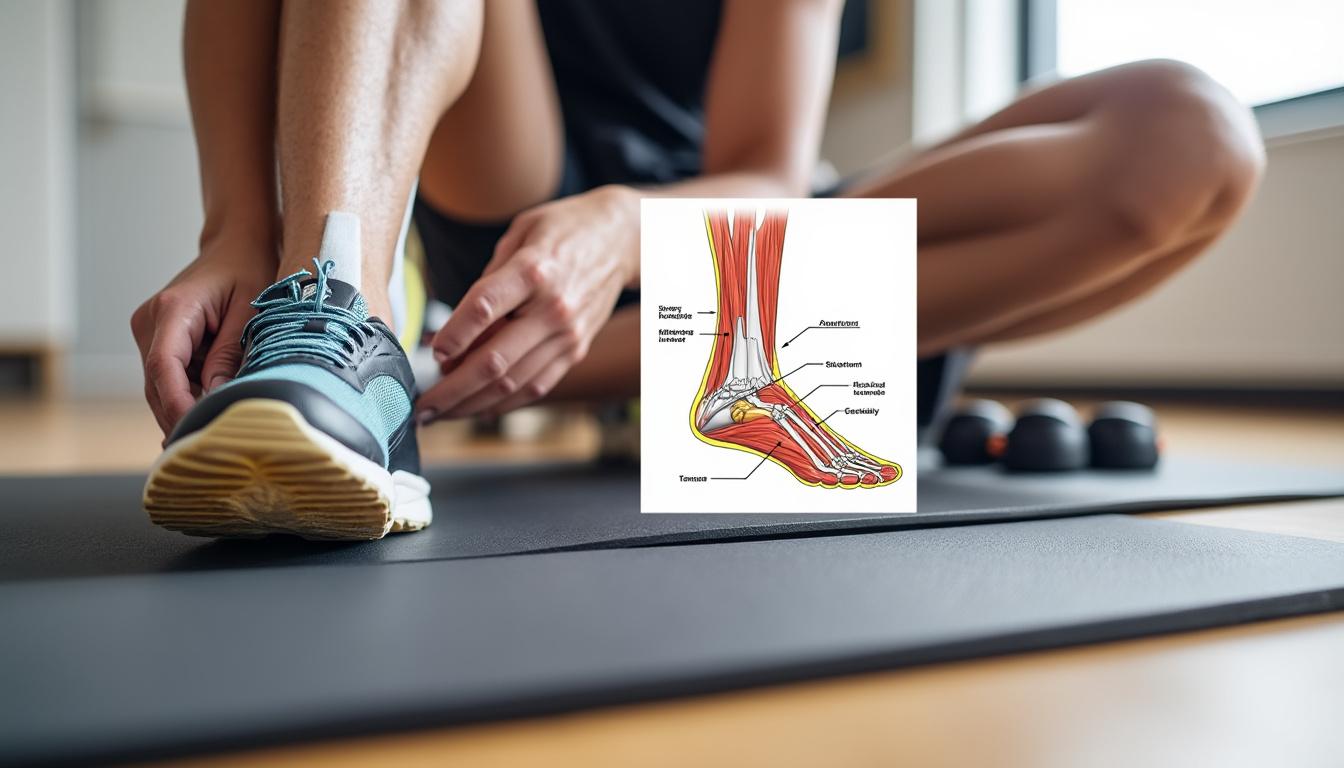
Signes, stades et signaux d’alarme à ne pas ignorer
Les premiers indices sont une douleur au talon ou derrière la cheville, pire après le repos et aux premiers pas, puis qui s’aggrave avec la charge. Une sensation de tiraillement, parfois de brûlure, et un épaississement local sont fréquents. Quand la gêne devient quotidienne, que la raideur matinale dure plus de trente minutes, ou que la douleur dépasse 5/10 à l’effort, on est déjà dans une tendinopathie bien installée. Ce stade impose une réduction de la charge et un plan de traitement tendinite structuré pour enrayer l’inflammation tendon et relancer la cicatrisation.
Certains signes exigent un avis rapide. Un « clac » brutal avec impossibilité de se mettre sur la pointe des pieds et un creux palpable évoquent la rupture; la conduite à tenir change immédiatement. Pour comprendre ce que recouvre l’option opératoire en cas de lésion aiguë, voici un éclairage utile sur l’intervention chirurgicale pour la réparation du tendon d’Achille rompu. Dans tous les cas, raisonner en stades permet d’ajuster au plus juste la rééducation et d’éviter les rechutes en boucles.
Comprendre le stade, c’est déjà agir juste : on calibre mieux les charges, on choisit les bons exercices, on mesure la progression au bon rythme.
Diagnostic précis et pièges à éviter dans la tendinopathie d’Achille
Le diagnostic reste clinique, étayé par l’histoire d’entraînement et l’examen du tendon. L’échographie est l’alliée idéale pour visualiser l’épaisseur, l’alignement des fibres et dépister une déchirure partielle; la radiographie aide à repérer une excroissance osseuse ou des calcifications d’insertion. J’insiste aussi sur l’évaluation biomécanique: observation de la foulée, appuis et répartition des pressions, mobilité de cheville, force des mollets et des fléchisseurs plantaires. Cette photographie globale explique pourquoi une douleur persiste malgré le repos.
Les erreurs classiques alimentent la douleur. L’arrêt total prolongé déconditionne le tendon, qui tolère encore moins la charge au redémarrage. L’étirement agressif en phase aiguë irrite l’insertion. Le changement de chaussures trop radical, ou l’empilement d’entraînements intensifs la même semaine, majorent la contrainte au mauvais moment. Enfin, l’injection de corticoïdes dans le corps du tendon est à proscrire car elle augmente le risque de rupture; on privilégie des stratégies actives et progressives, pilotées par la douleur et l’évolution de la raideur matinale.
Quand ce n’est pas une tendinite d’Achille
Toutes les douleurs postérieures de cheville ne relèvent pas d’une tendinopathie. Une bursite rétrocalcanéenne donne une douleur plus latérale et une gêne au chaussage. La déformation de Haglund irrite l’insertion sous pression mécanique. Une fracture de fatigue du calcanéum débute insidieusement et réveille la nuit. Une douleur référée d’origine lombaire mime parfois une atteinte locale. Des maladies systémiques comme la goutte ou certaines spondylarthropathies modulent aussi l’inflammation. Quand la douleur ne réagit pas à un plan de charge bien conduit sur quatre à six semaines, on élargit le bilan pour ne rien manquer.
Identifier le bon scénario, c’est économiser des semaines : chaque cause a sa logique de traitement et sa courbe de temps propre.
Traitement de la tendinite et rééducation : plan progressif et durable
La stratégie gagnante s’articule autour d’un repos relatif, d’un renforcement gradué, et d’un suivi en physiothérapie. On module l’entraînement sans l’arrêter : vélos et rando douce entretiennent le moteur, pendant que le tendon réapprend à encaisser. Les talonnettes temporaires de 5 à 10 mm soulagent l’insertion. Les isométriques calment la douleur, puis les exercices excentriques et le travail pliométrique, introduits au bon moment, restaurent la capacité de stockage-restitution d’énergie. Pour les tendinopathies chroniques, la thérapie par ondes de choc radiales réactive le cycle de guérison avec des taux de succès élevés quand elle s’inscrit dans une progression de charge bien menée. Les orthèses peuvent rectifier une mécanique fautive et diminuer la torsion du tendon dans la foulée. Les anti-inflammatoires ne sont utiles qu’à la marge, sur des fenêtres courtes et ciblées. On écarte les injections de corticoïdes intra-tendineuses en raison du risque de rupture.
| Phase | Objectif clé | Charge et séances | Critère de progression | Erreurs à éviter |
|---|---|---|---|---|
| 0-1 Semaine | Faire baisser la douleur et la raideur | Repos relatif, talonnette 5–10 mm, marche tolérée, 5 x 45 s d’isométriques mollet/jour | Douleur ≤ 3/10 pendant et le lendemain, raideur matinale en net recul | Arrêt total prolongé, étirements intenses en flexion dorsale maximale |
| 2-4 Semaines | Recharger le tendon | Excentriques debout contrôlés; insertionnel: amplitude limitée à neutre; vélo/elliptique sans douleur | 3 séances consécutives sans majoration des symptômes | Allonger trop vite l’amplitude, cumuler côtes + vitesse |
| 4-6 Semaines | Rendre l’énergie | Pliométrie légère, sauts sur place, montées sur l’avant-pied; excentriques lestés | Bondissements 2 x 30 sans douleur résiduelle > 24 h | Introduire la descente rapide avant tolérance aux impacts |
| 6+ Semaines | Retour à la course et robustesse | Footing fractionné marche-course, puis continus; renforcement mollets 2x/sem en entretien | 2 semaines d’entraînement sans rebond symptomatique | Supprimer trop tôt les exercices de force, ignorer les signes précoces |
Un mot pratique sur les « astuces maison »: le froid peut calmer une poussée douloureuse, la chaleur douce préparer le tendon à l’effort. Ces gestes ne remplacent pas la progression de charge; ils la complètent. Pour distinguer ce qui aide réellement du folklore, vous pouvez parcourir ce guide nuancé sur des remèdes traditionnellement conseillés et voir comment les intégrer sans perdre de vue l’essentiel.
Exercices d’étirement et renforcement : dosage, timing, technique
Le mot d’ordre est simple : stimuler, sans irriter. En phase douloureuse, je privilégie les isométriques lourds, tenus 30 à 45 secondes, répétés cinq fois, pour réduire la douleur et préparer le tendon au travail. Les exercices d’étirement sont introduits plus tard, brièvement et sans aller dans la douleur, surtout en atteinte insertionnelle où l’amplitude doit rester proche du neutre au départ. Les excentriques deviennent ensuite la base : montées bilatérales, descentes contrôlées sur une jambe, trois séries de 12 à 15, quatre à cinq fois par semaine, puis ajout de charge externe. Cette recette renforce le complexe triceps-suré — tendon, muscle, aponévroses — et restaure l’élasticité utile à la course.
Quand la douleur reste basse et la raideur matinale stable, on passe à la pliométrie légère : rebonds sur place, sauts corde, bondissements courts. La proprioception s’intègre en parallèle, sur surface stable puis plus mobile, pour stabiliser cheville et pied. Un suivi en physiothérapie sécurise la technique et ajuste le volume au fil des réponses du tendon. Au moindre doute, on revient une étape en arrière pendant 48 heures et on réévalue : cette flexibilité de plan évite les retours en arrière frustrants.
Reprise de la course et prévention des blessures sur le long terme
Je valide la reprise quand trois critères sont réunis : douleur ≤ 3/10 pendant l’effort, pas de rebond le lendemain, et raideur matinale revenue à la ligne de base. On commence par des séquences marche-course sur terrain plat, on augmente le temps de course avant la vitesse, puis on réintroduit les côtes en dernier. Les descentes prolongées viennent seulement quand les sauts sont parfaitement tolérés. Côté chaussures, on évite les bascules trop brutales; on garde une talonnette transitoire si l’insertion reste sensible, puis on l’enlève progressivement. Le mollet reste renforcé deux fois par semaine en entretien : c’est votre assurance-vie pour le trail.
Le meilleur « traitement tendinite » reste celui qu’on n’a pas besoin de recommencer. Planifiez des progressions de charge hebdomadaire raisonnables, surveillez la raideur du matin comme baromètre, variez terrains et allures, et soignez le trio sommeil-hydratation-nutrition. Si un facteur structurel entretient la contrainte — différence de longueur, axe du pied, raideur de cheville — traitez-le pour de bon avec une évaluation dédiée, comme évoqué plus haut pour les inégalités de longueur des jambes. En fil rouge, gardez ce repère : la régularité prime sur l’héroïsme. Votre tendon s’en souviendra, et votre plaisir de courir aussi.
Testez vos connaissances