Hallux valgus juvénile rime rarement avec douleur aiguë au début, et c’est précisément ce qui piège de nombreuses familles. Chez l’enfant et l’adolescent, cette déformation du pied évolue souvent en silence: le gros orteil glisse vers le deuxième, la chaussure se creuse sur le côté, la peau rougit sur la bosse. En orthopédie pédiatrique, l’enjeu n’est pas seulement esthétique; le gros orteil est un pivot de la propulsion. Quand il s’aligne mal, toute la chaîne jambe–bassin–dos compense. On voit apparaître des orteils qui se recroquevillent, des appuis fuyants, des genoux qui rentrent, puis, plus tard, des plaintes diffuses à la course ou au sport. L’erreur courante consiste à “attendre la croissance”: or, ce problème est progressif. Agir tôt, c’est miser sur la prévention, la qualité des appuis et une rééducation bien conduite.
Sur le terrain, une prise en charge simple et régulière change la trajectoire: chaussures adaptées, orthèses bien réglées, travail de mobilité du mollet, renforcement des muscles intrinsèques du pied, contrôle de la démarche. La chirurgie a sa place dans les cas sévères ou douloureux, mais ne résout pas le fond biomécanique si l’on ne corrige pas la manière de marcher et de se tenir. J’ai vu des jeunes reprendre le sport sans gêne après quelques mois d’un plan précis. Le message à retenir est clair: régularité plutôt qu’héroïsme, et des choix techniques simples appliqués au bon moment.
Hallux valgus juvénile : repérer tôt la déformation du pied
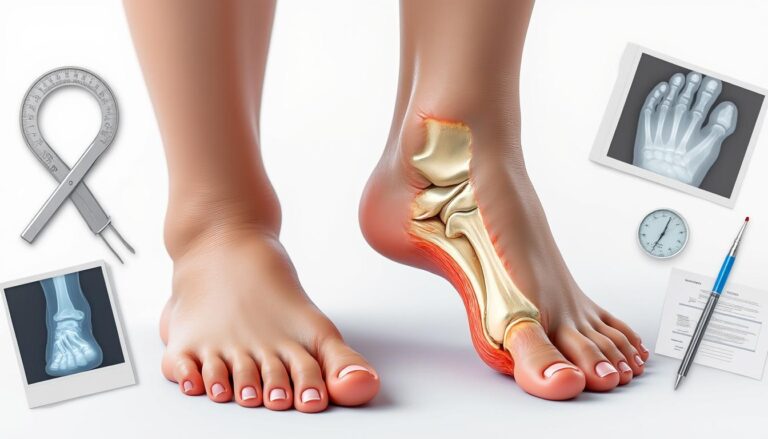
L’hallux (gros orteil) dévie vers l’extérieur tandis que le premier métatarsien fuit vers l’intérieur, créant la bosse latérale. Chez l’enfant, la douleur est souvent absente au début; on observe surtout une rougeur localisée, des frottements dans les chaussures et, parfois, un craquement à la base de l’orteil. Un signe d’alerte fréquent est la difficulté à trouver des souliers suffisamment larges à l’avant-pied.
Exemple concret: Lina, 12 ans, joue au basket. Ses parents notent des chaussures prématurément usées sur le bord interne et un gros orteil qui pousse le deuxième. L’examen retrouve une hyperpronation et une mobilité excessive du premier rayon. En deux mois de travail ciblé et d’ajustement de chaussures, la gêne disparaît et la déformation cesse d’évoluer.

Signes cliniques et biomécaniques à ne pas ignorer
Au-delà de la bosse, l’œil doit chercher les indices biomécaniques: appui qui s’effondre vers l’intérieur, gros orteil qui frotte le deuxième, base du métatarse irritée, et marche pieds “rentrés”. Ces éléments traduisent un stress répété sur l’articulation métatarso-phalangienne et expliquent pourquoi l’hallux valgus juvénile s’amplifie avec le temps.
Lorsque l’orteil perd son axe, il cesse d’être un levier efficace en propulsion. Le corps compense: surcharge des métatarsiens latéraux, crispation des orteils, et parfois douleurs remontant au genou ou à la hanche. C’est le bon moment pour intervenir: tôt, simplement, efficacement.
Causes et facteurs de risque en orthopédie pédiatrique
La racine du problème est mécanique et souvent génétique: structure de pied héritée, hyperlaxité ligamentaire, pieds plats ou creux, rotation interne marquée des hanches ou torsion tibiale, manque de souplesse du mollet. Ces variables favorisent l’hyperpronation et poussent le gros orteil vers l’intérieur tandis que le premier métatarse s’échappe en médial. Certaines pratiques (danse classique), des chaussures trop étroites à l’avant-pied ou un surpoids peuvent aggraver la situation sans en être la cause première.
Pour reconnaître une démarche qui entretient la déformation, un guide pas à pas aide vraiment. Ce décryptage des appuis et des axes, appliqué aux enfants, est détaillé ici: comprendre et identifier les démarches anormales chez l’enfant. Savoir ce qu’on regarde, c’est déjà prévention.
De la marche à la déformation : comprendre l’engrenage
À chaque pas, si l’arrière-pied s’effondre et si le mollet manque de mobilité, le premier rayon bascule en dedans et le gros orteil fuit en dehors. Les sésamoïdes sortent de leur rail, l’articulation grince, puis la peau s’irrite. À terme, on peut voir apparaître bursite sur la bosse, sésamoïdite, ongle incarné, voire raideur douloureuse du gros orteil.
Ce film se déroule lentement. Rompre la boucle, c’est rétablir des appuis stables et une mobilité de cheville suffisante: le gros orteil retrouve son rôle de pivot, et la progression s’apaise.
Diagnostic précis et suivi: examens utiles en 2026
Le diagnostic est d’abord clinique: observation du pied debout et en mouvement, analyse de la marche et évaluation de la souplesse du mollet. Les systèmes actuels de capteurs de pression et la vidéo synchronisée objectivent la répartition des charges et la dynamique du pas, ce qui oriente le traitement.
Les radiographies complètent l’évaluation: mesure des angles (hallux valgus, inter-métatarsien, orientation articulaire distale) et état des surfaces. Le suivi radiographique à intervalles réguliers permet de vérifier que la correction mécanique freine effectivement l’évolution.
Diagnostics différentiels à écarter sans tarder
Une bursite isolée peut mimer la bosse mais s’accompagne moins de déviation osseuse. Un hallux limitus fonctionnel se révèle par une raideur et une douleur en flexion dorsale plus marquées que la déviation. Une arthrite inflammatoire juvénile donne un contexte douloureux, parfois bilatéral, avec raideur matinale. La sésamoïdite se manifeste sous la tête du premier métatarsien, surtout à l’impact. Un orteil en marteau isolé modifie la silhouette de l’avant-pied sans entraîner la même trajectoire de l’hallux.
Écarter ces pistes garantit que l’on traite bien la cause et non seulement l’apparence.
Traitement conservateur: prévention et rééducation d’abord
Le socle, c’est la chaussure: avant-pied large, semelle stable, talon modéré, et un volume suffisant pour ne pas comprimer la bosse. Des orthèses plantaires bien conçues recentrent le premier rayon, répartissent les pressions et calment la progression. La rééducation associe mobilisation douce du gros orteil, étirement du mollet, renforcement des muscles intrinsèques du pied, taping ciblé en période d’irritation, et stratégies de charge (glace ponctuelle, reprise progressive des activités).
L’analyse de la démarche reste la boussole. Pour creuser ce point, ce dossier pratique sur les démarches anormales chez l’enfant aide à relier ce que l’on voit à ce que l’on corrige. Le plus important, c’est la régularité du travail: cinq minutes quotidiennes bien faites valent mieux qu’une longue séance éparse.
Plan d’action réaliste pour les parents et les jeunes
Commencer par deux semaines de “calme actif”: chaussures adaptées en permanence, auto-massage de la plante du pied le soir, étirement du soléaire au mur, et mobilisation du gros orteil sans douleur. Poursuivre par six semaines de renforcement: en appui unipodal stable, relevés d’orteils contrôlés, marche pieds nus sur surface texturée à la maison, et progressions sportives graduées.
Un contrôle à 8–10 semaines ajuste les orthèses et actualise le programme. Objectif: appuis stables sans douleur au quotidien et à l’effort, avec un hallux qui récupère de l’axe et une peau qui ne s’irrite plus.
| Option | Objectif | Indications | Ce qu’on fait | Risques / limites | Rééducation |
|---|---|---|---|---|---|
| Conservateur | Freiner la déformation, réduire la douleur, optimiser la fonction | HV léger à modéré, gêne sans douleur majeure, croissance en cours | Chaussures à avant large, orthèses sur mesure, mobilisations, renforcement, taping, gestion de charge | Dépend de l’adhérence; bosse non “effacée” mais stabilisée | Quotidienne, 8–12 semaines pour effets tangibles; entretien ensuite |
| Chirurgie | Corriger l’axe osseux et la bosse | HV sévère, douleur persistante, échec du conservateur, conflit chaussure majeur | Ostéotomie du 1er métatarsien, recentrage des tissus, fixation par vis | Récidive possible chez sujets hyperlaxes ou très pronateurs; convalescence | Appui protégé 4–6 sem., reprise sportive graduée 3–6 mois, orthèses post-op conseillées |
Quand envisager la chirurgie chez l’adolescent
La chirurgie n’est pas une solution de première ligne. Elle s’envisage si la douleur limite la vie courante ou le sport malgré un protocole conservateur bien mené, si la déviation est marquée avec chevauchement des orteils, ou si le chaussage devient impossible. Les techniques actuelles (ostéotomies distales ou proximales, gestes de rééquilibrage des tissus) corrigent l’axe et réduisent la bosse.
Le succès dépend d’un trio indissociable: bonne indication, geste technique précis, et rééducation post-op minutieuse. Sans correction des appuis et de la démarche, le risque de récidive augmente, surtout en cas de pieds plats ou d’hyperlaxité.
Retour au sport et à la course: lignes directrices pratiques
Après chirurgie, la priorité est d’apaiser l’œdème et de récupérer la mobilité de l’articulation, avant de rebâtir la force du triceps sural et des fléchisseurs de l’hallux. La marche se ré-entraîne d’abord sur terrains stables, puis se complexifie. La course reprend par fraction de 30 à 60 secondes, sur sol souple, uniquement sans douleur et avec un déroulé de pied propre.
Sans chirurgie, le chemin est identique mais plus rapide: une fois la peau apaisée et l’axe mieux tenu par les orthèses et la force intrinsèque, le jeune peut reprendre les ateliers techniques, puis les changements de direction. La consigne clé: si tu ne récupères pas, tu ne t’entraînes pas — tu t’abîmes. Ici, récupérer signifie dormir, varier les appuis, et respecter la progression.
Quiz de fin d'article